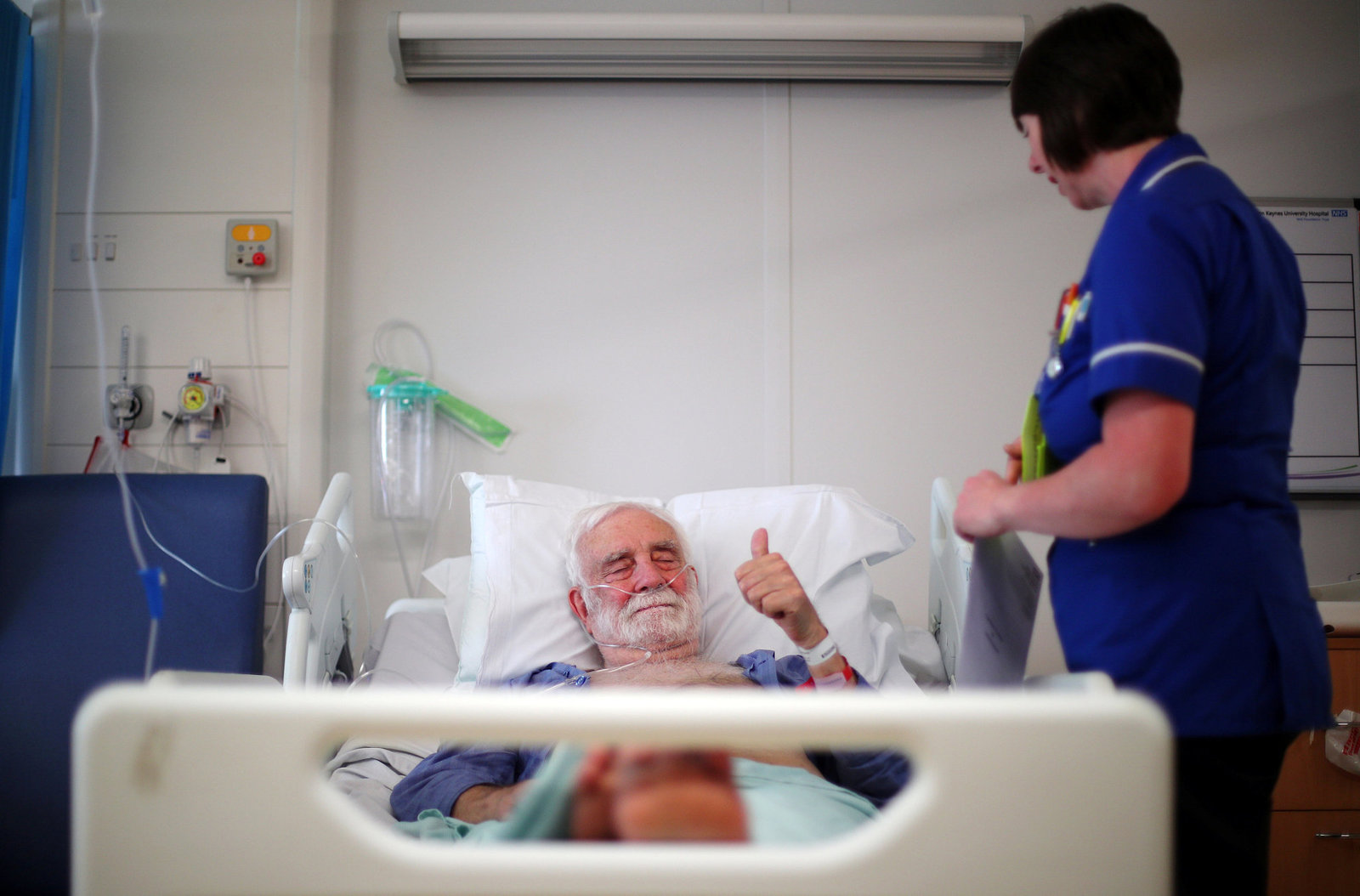
假如不幸身患重病,飽受煎熬,這時候「紓緩治療」(Palliative Care)可能是理想的選擇。自確診到生命終結,接受紓緩治療的患者,可藉此緩解疾病帶來的疼痛及症狀,以及接受精神心理輔導服務。紓緩治療不僅照顧患者身心需要,同時亦為家人提供支援。
源於英國的紓緩治療其實只發展了一段短時間。最初的「善終服務」(Hospice Care)與紓緩治療,是以反對醫療忽視(Medical Neglect)之姿出現。第二次世界大戰後,醫學開始具備現代專業規模,發展出更多治療手法。然而,如何處理患者死亡的環節卻被忽視。不少志願人士著手為嚴重病患者建立慈善組織,在治療疾病之外,提供關懷、減輕痛苦的服務。
1948 年在英國成立的非牟利機構「瑪麗居里(Marie Curie)」,現時每年照顧約 4 萬名絕症患者,提供家居看護服務。根據組織的介紹,紓緩治療是為了助病人獲得更好的生活質素,臨終前仍盡可能具備積極活動的能力。處理病人的疼痛等症狀、日常居家服務,以至病人及親友的情緒支援,均在紓緩治療項目之列。紓緩治療適用於末期癌症、認知障礙症,以及俗稱「漸凍人症」的肌萎縮性脊髓側索硬化症(ALS)等限制生命的疾病(Life-limiting Illness)。
紓緩治療不等於放棄治療
選擇紓緩治療並不等於放棄醫治疾病。據世界衛生組織對紓緩治療的定義,加速或推遲死亡,都不是紓緩治療之目的。紓緩治療在患病初期同樣適用,且可配合其他旨在延長生命的療法,如化療或放射性治療。提供網上諮詢服務的組織「加拿大虛擬善終」(Canadian Virtual Hospice)提到,病人處於不同階段的病況,可以得到切合個人需要的服務。
例如在患病早期,管理痛楚等紓緩措施,可能只佔整個護理的一小部分。但隨著病情轉差,昔日一些症狀變得不可逆轉,或醫治疾病時帶來的負擔已超過其益處時,護理便傾向使病人感到舒適。當然,紓緩治療的側重除了跟病情變化有關,亦可由病人自己決定。
尊重病人意願,重視交流與通訊
除了生理上盡力減輕病人的不適,如何方便病人交流和傳遞訊息,亦是紓緩治療相當重視的一環。美國的「互聯電子健康紀錄」(EHR)一方面給予病人傳達個人志願的渠道,另一方面,亦使親人可在病人失去決定能力時,得知其早前的決定,以便繼續施行病人屬意的護理方式。
同時,美國的「全國護理計劃委員會」(National Care Planning Council),推出「電訊善終關懷」(Telehospice Care)服務,以電話或視像等通訊服務為媒介,執行一些以前需要在醫院方可提供的服務。這些服務有助促進護理團隊與患者、家庭照顧者的溝通。臨終關懷是紓緩治療的重要一部分,涉及對生命最後階段的治療、護理及支持。加強電子通訊技術的應用,對病者、家屬及護理者均有益處。
在痛苦中釋放:紓緩鎮靜
最後,一旦其他治療失敗,絕症病人在最後階段承受著巨大折磨,「紓緩鎮靜」(Palliative Sedation)可在美國各地合法施行。醫生將向患者提供足夠的鎮靜劑,令患者失去知覺,以減少或消除他們的痛苦。不過在很多個案裡,病者尚未恢復意識,便已在無知覺的情況下死亡。癌細胞擴散至全身的 Elizabeth Martin 去年接受了紓緩鎮靜,胞姐 Anita Freeman 向「華盛頓郵報」表示認同有關做法:「(在紓緩鎮靜之下)她陷入昏迷狀態,免卻了 4 至 8 周的痛苦折磨。」
世界各地的紓緩治療各有不同,香港亦有多間機構提供不同服務。假如不幸需要,應先諮詢專業人士意見,尋找理想的最後一程。